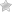Содержание
Что показывает УЗИ брюшной аорты?
Обследование брюшной аорты и её внутренних ветвей позволяет оценить состояние кровообращения, кровотока и кровоснабжения, а также выявить следующие нарушения:
- атеросклероз (возникает вследствие аномалии липидного обмена, сопровождающейся образованием отложений вредного холестерина);
- стеноз чревного ствола (нарушение кровообращения в данном случае объясняется аномально узкими сосудистыми ветвями);
- аневризма (слишком большие диаметры сосудов);
- тромбоз (вследствие развития заболеваний или травматических повреждений);
- окклюзия (аномальное сужение сосудов, провоцирующее их непроводимость);
- наследственная извилистость аорты (может сопровождаться аномальным удлинением, наличием лишних дуг и изгибов системы);
- врождённая двойная дуга (способствует возникновению давления в области пищевода).
Всегда ли точно показывает УЗИ брюшной аорты?
В некоторых случаях врач назначает дополнительные анализы и процедуры.
Дуплексное сканирование (УЗДС)
Данный вид сканирования представляет собой вариант медицинского аппаратного обследования, при котором сочетается УЗИ и оценка кровотока с использованием эффекта Допплера.
Допплерография (УЗДГ)
Исследование предполагает изучение состояния брюшной аорты и её ветвей при помощи метода, основанного на эффекте Доплера. С его помощью обследуют:
- висцеральные ветви (чревный ствол, яичниковая, верхняя и нижняя артерии);
- париетальные (диафрагмальная, поясничная артерии, сосуды брюшной стенки и поясницы).
Принцип лечения аортальных аневризм грудного отделения
Лечение состоит из протезирования посредством операции и слежение за артериальной гипертензией, в случае ее наличия.
Грудные аневризмы, которые разорвались, без должного лечения, как правило, приводят к летальному исходу. Следует как можно скорее провести операцию по аналогии с аневризмами с кровоподтеками, которые находятся в сильном расслаивании или сильной клапанной регургитации. Оперативное вмешательство заключается в проведении срединной стернотомии (относится к аневризмам восходящей доли и дуги аорты), либо левостороннюю торакотомию (относится к аневризмам нисходящей части и торакоабдоминальных аневризм), дальнейшее иссечение аневризмы и инсталляцию искусственного протеза. Катетерный метод эндоваскулярного стентирования (эндопротезирования) в опускающемся аортальном отделении в данный момент пребывает в процессе исследования, целью которого является получение минимально инвазивного метода, как противопоставленный метод оперативному вмешательству. В случае срочного оперативного лечения, смертность в течение первого месяца составляет около 40-50%. Больные, которые выжили, склонны к появлению сильных осложнений, таких как: почечная и дыхательная недостаточность, пагубные нарушения в функционировании центральной нервной системы.
Операция зачастую считается наилучшим методом при больших (диаметром более 5-6 см в восходящей области, более 6-7 см в нисходящей аортальной области, а для больных, у которых обнаружен синдром Марфана – более 5 см при любом месторасположении), а также быстро растущих аневризмах (более 1 см в год). Метод лечения аневризмы при помощи операции назначают, когда ей сопутствует клиническая симптоматика, при аневризмах посттравматического или сифилитического характера. В случае сифилитической аневризмы, в послеоперационный период выписывают бензилпенициллин по 2,4 млн ЕД в неделю в течение 3-х недель. Если у больного непереносимость пенициллина, то используется тетрациклин или эритромицин по 500 мг четырежды в сутки на протяжении месяца.
Даже, исходя из того, что лечение нетронутых аневризм аорты посредством оперативного вмешательства, является довольно результативным, летальность, тем не менее, может бывать выше 5-10% в первый месяц, и 40-50% в течение последующих 10 лет. Опасность умереть сильно увеличивается при осложненных аневризмах (расположенных в аортальной дуге или торакоабдоминальном отделении), либо если у больных есть ИБС, либо аневризмы с клиническими симптомами или почечная недостаточность в истории болезней, либо им сопутствует старость. Периоперативные осложнения (инсульт, ушибы позвоночного столба, почечная недостаточность) появляются где-то в 10-20% случаев.
Если аневризмы не сопровождаются симптомами, и нет необходимости в оперативном вмешательстве, то за больными назначается наблюдение, проводят точный контроль артериального давления, назначают b-адреноблокаторы и иные антигипертензивные препараты в случае надобности. В обязательном порядке следует проводить компьютерную томографию каждые полгода или год и вовремя посещать врачей для осмотра и обнаружения симптомов. Кроме того, обязательно следует бросить курить.
Прогнозирование при аневризме аорты грудной области
Аневризмы аорты в грудной области разрастаются где-то на 5 мм за год. Причины для скорого разрастания включают большие размеры аневризмы, ее размещение в нисходящей области аорты и присутствие тромбов в органах. Ориентировочно, в момент разрыва аневризмы, ее диаметр имеет 6 см для аневризм восходящей области, и 7 см для аневризм нисходящей области, но у больных, которые имеют синдром Марфана, разрыв может случиться и при меньших размерах. Летальность больных с наличием больших аневризм аорты в грудном отделе без оказания лечения, составляет 35% на протяжении первого года, и 80% на протяжении последующих 5 лет.
Симптомы
Вся опасность аневризмы в том, что она длительное время абсолютно никак о себе не заявляет, развивается и прогрессирует без малейших признаков. Проявление симптоматики зависит от ряда факторов, в частности это место локализации, наличие расслоения сосудистой стенки, размеры новообразования. Клиническая картина аневризмы на аорте обусловлена давлением увеличившейся вены на грудную полость.
Проявляются такие признаки:
- Появление кашля и одышки при оказываемом давлении на дыхательные пути, трахею.
- Хрипота в голосе, вызванная передавливанием нервных окончаний, иннервирующих область гортани.
- Ухудшение глотательного рефлекса, явно ощущается дискомфорт из-да давления проблемного места на пищевод.
- Неестественная пульсация в грудной полости.
- Проявление синдрома Горнера, который развивается из-за давления на вегетативные нервные отростки, проходящие через грудную зону. Данный синдром выражен интенсивной потливостью, сужеными зрачками, при этом веки частично опущены.
При разрывании грудной аорты симптоматика выражается сразу и очень резко. Появляется острая, пронизывающая боль, которая из грудной клетки перетекает в шейную зону, на позвоночник, конечности, спускается в брюшину. Болевой синдром указывает на неполноценное кровоснабжение сердечной мышцы, в результате чего происходит сбой работы аортального клапана. Печально, но статистика показывает, что разрыв аневризмы, образовавшейся на грудной аорте, сопровождается шоковым состоянием, ведущим к летальному исходу.
Диагностика аневризмы грудной аорты
В пользу аневризм грудной аорты свидетельствуют данные анамнеза о перенесенном сифилисе, наличии неспецифического аортоартериита, выявление у родственников больного синдрома Марфана.
Для синдрома Марфана характерны высокий рост больных, узкий, худой лицевой скелет, «паукообразные пальцы», кифосколиоз, воронкообразная грудь, непропорционально длинные конечности, слабость связочного аппарата суставов. У половины пациентов с синдромом Марфана диагностируется нарушение зрения (подвывих, эктопия хрусталика).
При объективном осмотре из-за разрушения аневризматическим мешком хрящей ребер, рукоятки грудины, правой ключицы под кожей определяется опухолевидное пульсирующее образование. У пациентов с аневризмой, локализующейся в области дуги аорты, отмечаются усиление пульсации в яремной вырезке грудины и наличие симптома Оливера — Кардарелли (потягивание щитовидного хряща вверх и кпереди сопровождается смещением гортани во время каждой систолы, что связано с передаточной пульсацией на бронх, трахею, гортань).
При пальпации на верхних конечностях и сонных артериях находят асимметрию пульса. Возможна разница в уровнях АД. Во время перкуссии границы сосудистого пучка расширены.
В 50 — 60 % случаев над расширенным участком аорты выслушивается систолический шум. Непостоянство его обнаружения связано с частым тромбированием аневризматического мешка, Появление диастолического шума во II межреберье справа и в точке Боткина на фоне снижения диастолического давления свидетельствует о недостаточности аортального клапана при диффузных аневризмах восходящей части аорты. Прорыв аневризмы синуса Вальсальвы в одну из полостей сердца сопровождается возникновением систолодиастолического шума над точкой аортального клапана.
Диагноз аневризмы грудной аорты может быть подтвержден данными полипозиционного рентгенологического исследования органов грудной клетки, аортографии, КТ, МРТ, эхокардиографии.
Наиболее типичными признаками аневризмы грудной аорты, выявляемыми в ходе полипозиционного рентгенологического обследования органов грудной клетки, являются: пульсация, неотделимость контуров аневризматического мешка от тени аорты, нечеткость и ровность контуров наружной поверхности аневризмы. Однако пульсация может не определяться При тромбозе аневризмы и кальцинозе ее стенок. К дополнительным признакам аневризмы относятся зоны кальциноза по контуру выявляемого образования, узурация тел грудных позвонков (при аневризме нисходящей части аорты), узурация грудины и ребер (при аневризме грудной аорты), смещение и сужение трахеи, бронхов, зоны ателектаза легкого. Аневризмы восходящей части аорты хорошо выявляются в переднезадней проекции в виде расширения тени сосудистого пучка вправо и выбухания правой стенки восходящей части аорты. У больных с аневризмами дуги аорты тень аорты располагается по средней линии или выступает влево, сосудистый пучок значительно расширен. Аневризма нисходящей части аорты сопровождается выбуханием в левое легочное поле, смещением аневризмой контрастированного пищевода, что четко визуализируется во II косой проекции.
С помощью аортографии (рентгеноконтрастной трансфеморальной или трансаксиллярной по Сельдингеру, изотопной на гамма-камере с 99тТс пертехнетатом и т. д.) достоверно устанавливают локализацию и размеры аневризмы, тип аневризматического расширения.
При КТ находят расширение просвета пораженного сегмента грудной аорты, истончение ее стенки, пристеночные наслоения. Более четко признаки аневризмы выявляются в случае «усиления» КТ внутривенным введением контрастного вещества особенно у больных с извитым ходом аорты, множественными плевральными наложениями.
Эхокардиография наиболее информативна в диагностике аневризм восходящей часта грудной аорты. Она позволяет определить диаметр аорты и аортального кольца, оценить функцию клапанов.
Дифференциальная диагностика. Проводится с опухолями и кистами средостения, перикарда, врожденной извитостью аорты, со злокачественными новообразованиями легкого.
Симптомы
Признаки и симптомы зависят от типа и расположения аневризмы аорты. Они также зависят от возможного наличия разрыва аневризмы или от того, что это влияет на другие части тела.
Часто болезнь не проявляется до тех пор, пока не разрывается артерия, не становится достаточно большой для сжатия соседних структур или не препятствует кровотоку.
Аневризмы брюшной аорты
Большинство абдоминальных аневризмов аорты (ААА) развиваются медленно в течение многих лет. Аневризма в основном молчит, пока не разорвется. AAA может быть обнаружена врачом как пульсирующая масса во время пальпации живота.
В случае симптомов аневризма может дать о себе знать:
- ощущением пульсации в животе;
- сильными болями в спине или в боку;
- мучительной, постоянной болью в животе, которая длится несколько часов или дней.
Если ААА разорвется, это может привести к:
- сильной и внезапной боли в нижней части живота и спины;
- тошноте (чувство желудочного дискомфорта) и рвоте;
- проблемам с запором и мочеиспусканием;
- сильную потливость;
- проблему с концентрацией, путаницу;
- ускоренное нарастание пульса.
Внутреннее кровотечение в результате ААА может привести к шоку, потенциально смертельному состоянию, при котором кровяное давление падает до уровня, при котором мозг, почки и другие жизненно важные органы не получают достаточного количества крови для нормального функционирования.
Аневризмы грудной аорты
Аневризма грудной аорты может оставаться бессимптомной до полного расслоения или увеличения ее объема. Симптомы могут включать в себя, в частности, следующее:
- боль в челюсти, шее, спине или груди;
- кашель и/или хриплость;
- затрудненное дыхание или глотание.
Расслоение представляет собой разделение одного или нескольких слоев стенки артерии. Такое расслоение вызывает кровотечение внутри и вдоль слоев стенки артерии.
В случае разрыва или расслоения, АГА может вызвать:
внезапную, интенсивную, острую или мучительную боль, которая начинается с позвоночника (верхняя часть) и переходит вниз к животу.
Боль может поразить грудь и руки, и это может привести к быстрому возникновению шокового состояния.
Прогноз
Разрыв аневризмы аорты – патология, которая без профессионального лечения не оставляет пациентам шансов на жизнь. Никакие таблетки, народные рецепты, физиотерапия не в силах помочь в такой ситуации. Лишь своевременная остановка кровотечения и операция по протезированию сосуда дают человеку надежду, хотя и она очень слаба. Порядка 90 процентов пациентов, переживших полостную операцию, умирают в ближайшее время. Прогноз после стентирования сосудов более благоприятный, хотя впоследствии могут потребоваться дополнительные операции (стент имеет ограниченный срок, в течение которого он может хорошо выполнять свои функции).
Нужно сказать, что операция на аорте позволяет 50% пациентов прожить еще порядка 5 лет и более, что также немаловажно. Но даже при отсутствии осложнений сразу после операции, могут возникать отдаленные последствия, такие как:
- тромбообразование и закупорка тромбами сосудов,
- образование свищей в кишечнике (такое возможно поле операции на брюшном отделе аорты),
- нагноение тканей в области протеза,
- ухудшение половой функции и работы мочевыделительной системы.
[], [], [], [], [], []
Лечение неосложненной аневризмы аорты
К сожалению, аневризма аорты является полностью необратимым анатомическим образованием, поэтому без хирургического лечения возможно прогрессирование ее роста с возрастающим риском развития осложнений. Наиболее часто этому подвержены аневризмы грудной аорты, достигающие в диаметре 5-6 см и более. В связи с этим хирургическому лечению подлежат аневризмы именно таких размеров, а аневризмы менее 5 см могут быть подвергнуты выжидательной тактике и консервативному лечению основного заболевания, если таковое возможно.
Так, например, лица с небольшими размерами аневризмы грудной аорты, без признаков компрессии близлежащих органов и с минимальным риском расслоения требуют лишь динамического наблюдения с осмотром кардиолога каждые полгода, с проведением эхокардиоскопии и МСКТ сердца раз в полгода-год. При наличии атеросклероза и гипертонии пациенту показан постоянный прием препаратов (гиполипидемических — статинов, гипотензивных, мочегонных и др).
При увеличении роста аневризмы, при получении данных по МСКТ или Эхо-КС, свидетельствующих в пользу расслоения стенки аорты, пациенту показана операция. Так, при увеличении диаметра аневризмы более, чем на полсантиметра за полгода или на сантиметр в год, является абсолютным показанием для операции. Но обычно динамика роста аневризмы составляет около одного миллиметра в год для восходящего и нисходящего отделов аорты.
Хирургический метод лечения включает в себя две разновидности операции. Первая методика заключается в проведении операции на открытом сердце с применением аппарата искусственного кровообращения и выполняется посредством рассечения грудной стенки — торакотомии. Операция носит название резекции аневризмы аорты. После осуществления доступа к грудному отделу аорты осуществляется иссечение аневризматического мешка, а на разъединенные стенки аорты с помощью швов накладывается искусственный трансплантант. После кропотливого, тщательного накладывания анастомозов между восходящим отделом, дугой и грудной частью нисходящего отдела аорты осуществляется послойное ушивание раны.
пример протезирования части дуги и нисходящего отдела аорты
протез аорты из дакрона
В настоящее время для эндопротезирования аорты применяются трансплантанты из материала, называемого дакроном. Протез может быть установлен в любой отдел грудной аорты — в восходящий, в дугу или в нисходящий. Для лучшего приживления трансплантанта его покрывают коллагеном и антибактериальными препаратами. Это позволяет избежать воспаления и пристеночного тромбообразования в просвете протезированной аорты.
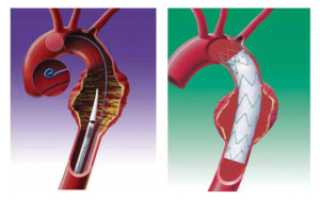
Вторая методика по устранению аневризмы заключается в том, что пациенту через артерии к месту аневризмы подводится зонд с эндопротезом на конце, который фиксируется выше и ниже аневризматического мешка. Таким образом, аневризма «выключается» из кровотока, что препятствует развитию осложнений.
эндопротезирование аорты
В связи с тем, что в настоящее время эндоваскулярные методики только начинают приобретать массовое применение, чаще всего используется резекция аневризмы открытым доступом с использованием аппарата искусственного кровообращения. Разумеется, риск от применения этого аппарата более серьезен, чем от эндоваскулярного вмешательства, поэтому кардиохирург может предложить совместное использование этих двух методик у одного пациента.
Какой из методов применить у конкретного пациента, и когда, решается врачом при динамическом наблюдении за больным. Поэтому пациенты с впервые выявленными жалобами, а также с уже установленным диагнозом аневризмы грудного отдела аорты должны своевременно обращаться к кардиологу и к кардиохирургу, а впоследствии посещать их раз в полгода с соблюдением всех врачебных рекомендаций.
Это интересно: Свойства масок с желатином
Существуют ли противопоказания для операции?
В связи с тем, что аневризма грудного отдела аорты является крайне опасным заболеванием, абсолютных противопоказаний для проведения операции, особенно проводящейся по жизненным показаниям, не существует. Из относительных противопоказаний можно отметить острые инфекционные, острые кардиологические и неврологические заболевания, а также обострение тяжелой хронической патологии. Но в том случае, если предполагается плановое вмешательство на аорте, и нет риска для жизни из-за отсроченности операции, ее можно перенести на более благоприятный период, после стабилизации состояния пациента. В особую группу риска входят пациенты пожилого возраста (старше 70-ти лет), особенно с тяжелой хронической сердечной недостаточностью. В данном случае вопрос о целесообразности операции решается строго индивидуально.
Брюшной отдел аорты
От брюшной аорты отходят пристеночные и висцеральные ветви.
Пристеночные (париетальные) ветви брюшной части аорты:
Нижние диафрагмальные артерии, аа. phrenicae inferiores dex-tra et sinistra, отходят от передней поверхности начального отдела брюшной аорты сразу по ее выходе из hiatus aorticus и направляются по нижней поверхности диафрагмы вверх, вперед и в стороны.
Поясничные артерии, аа. lumbales, парные, числом четыре отходят от задней поверхности аорты на протяжении первых четырех поясничных позвонков и проникают в щели, образованные телами позвонков и начальными пучками поясничной мышцы, кровос-набжая нижние отделы переднебоковой стенки живота, поясничную область и спинной мозг.
Срединная крестцовая артерия, a. sacralis mediana, — тонкий сосуд, начинается на уровне V поясничного позвонка от задней поверхности аорты у места ее деления на обшие подвздошные артерии, спускается по середине тазовой поверхности крестца до копчика, снабжая кровью m. iliopsoas, крестец и копчик.
Висцеральные парные и непарные ветви брюшной аорты обычно отходят в таком порядке: 1) truncus coeliacus; 2) аа. suprarenales mediae; 3) a. mesenterica superior; 4) аа. renales; 5) аа. testiculares (ovaricae); 6) a. mesenterica inferior.
Чревный ствол, truncus coeliacus, отходит от передней поверхности аорты коротким стволом на уровне нижнего края XII грудного или верхнего края I поясничного позвонка между внутренними ножками диафрагмы. Он проецируется тотчас книзу от верхушки мечевидного отростка по срединной линии. У верхнего края тела поджелудочной железы чревный ствол делится на три ветви: аа. gastrica sinistra, hepatica communis et splenica (lienalis). Truncus coeliacus окружен ветвями солнечного сплетения. Спереди его прикрывает париетальная брюшина, образующая заднюю стенку сальниковой сумки.
Средняя надпочечная артерия, a. suprarenalis media, парная, отходит от боковой поверхности аорты несколько ниже отхождения чревного ствола и направляется к надпочечнику.
Верхняя брыжеечная артерия, a. mesenterica superior, начинается от передней поверхности аорты на уровне тела I поясничного позвонка, позади поджелудочной железы. Затем она выходит из-под нижнего края шейки поджелудочной железы и ложится на переднюю поверхность восходящей части двенадцатиперстной кишки, отдавая ветви к поджелудочной железе и двенадцатиперстной кишке. Далее a. mesenterica superior вступает в промежуток между листками корня брыжейки тонкой кишки и разветвляется, кровос-набжая тонкую кишку и правую половину ободочной кишки.
Почечные артерии, аа. renales. Обе аа. renales начинаются обычно на одном уровне — I поясничного позвонка или хряща между I и II поясничными позвонками; уровень их отхождения проецируется на переднюю стенку живота примерно на 5 см книзу от мечевидного отростка. От почечных артерий начинаются нижние надпочечниковые артерии.
Артерии яичка (яичника), аа. testiculares (aa. ovaricae), парные, отходят от передней поверхности брюшной аорты тонкими стволами несколько ниже почечных артерий. Они идут позади париетальной брюшины, составляющей дно мезентериальных синусов, пересекая спереди на своем пути сначала мочеточники, а затем наружные подвздошные артерии. У мужчин они у глубокого пахового кольца входят в состав семенного канатика и через паховый канал направляются к яичку, у женщин — через связку, подвешивающую яичник, идут к яичникам и маточным трубам.
Нижняя брыжеечная артерия, a. mesenterica inferior, отходит от переднелевой поверхности нижней трети брюшной аорты на уровне нижнего края III поясничного позвонка, идет забрюшин-но позади левого мезентериального синуса и кровоснабжает левую половину ободочной кишки через a. colica sinistra, aa. sigmoideae и a. rectalis superior.
Симптомы аневризмы аорты
Специфичность клинического симптомокомплекса, а также интенсивность проявления тех или иных симптомов напрямую зависит от локализации аневризматического поражения сосуда, а также от величины самого аневризматического мешка. Длительное течение аневризмы неизбежно провоцирует увеличение ее метрических параметров, что значительно повышает риск ее разрыва в близлежащие полые органы и полости (плевральную, брюшную, перикардиальную). Разрыв аневризмы аорты в проекции легочного ствола способствует развитию аорто-легочных шунтов, которые влекут за собой значительные нарушения кардиогемодинамики.
При аневризме синусов аорты создаются условия для развития недостаточности аортального клапана и сопутствующего внутрипросветного сужения одной или нескольких коронарных артерий. Клинические проявления аневризмы данной локализации в виде увеличения размеров печени, набухания шейных вен и развития генерализованного отечного синдрома обусловлены компрессионным воздействием аневризмы на легочной ствол и правые отделы сердца. В ситуации, когда у пациента имеется аневризма синусов аорты гигантских размеров, компрессионное воздействие на легочной ствол может иметь летальный исход.
При аневризме восходящего отдела аорты пациента беспокоят продолжительные загрудинные боли тупого характера с тяжелыми дыхательными расстройствами в виде прогрессирующей одышки. Аневризма восходящей аорты крупных размеров неизбежно провоцирует развитие атрофических изменений костной ткани передних отрезков ребер и грудины и возникновение патологической пульсации по правой парастернальной линии на уровне второго межреберья. Появление у пациента, страдающего аневризмой восходящего отдела аорты, набухания шейных вен и отечности конечностей свидетельствует о компрессионном воздействии на верхнюю полую вену.
Аневризма, локализованная в проекции дуги аорты, чаще всего проявляется дыхательными расстройствами различной степени интенсивности, возникновение которых обусловлено компрессионным воздействием на трахею и бронхи крупного калибра. При компрессии левого главного бронха развивается сегментарный или долевой ателектаз. Появление у пациента жалоб на осиплость голоса, постоянный кашель без отхождения мокроты, приступы удушья следует расценивать как компрессию аневризматическим мешком нижнегортанного нерва. При прорыве аневризмы дуги аорты в пищевод развивается классическая симптоматика пищеводного кровотечения, нуждающаяся в немедленном медикаментозном вмешательстве.
При аневризме аорты локализованной в нисходящем ее отделе крупных размеров, у пациента наблюдается симптоматика неврологического профиля, симулирующая другие заболевания, и затрудняющая своевременную диагностику аневризмы
При данной патологии пациенты обращают внимание на выраженный болевой синдром в проекции позвоночного столба и нарушение всех видов чувствительности. При сдавливающем воздействии аневризмы на легочную паренхиму создаются условия для развития гиповентиляционной пневмонии, склонной к формированию ателектаза легкого
Компрессия просвета пищевода проявляется затруднением продвижения пищевого комка (дисфагией). Длительное прилежание аневризматического мешка к стенке пищевода может формировать перфорацию пищевода, что сопровождается развитием субмассивного пищеводного кровотечения.
Аневризма грудной аорты, а также торакоабдоминального отдела имеет чаще всего воспалительный генез при сифилитическом поражении. Характерным проявлением аневризмы данной локализации является появление выраженного болевого синдрома в проекции эпигастрия, обусловленного нарушением кровоснабжения органов брюшной полости, возникающего в результате компрессии просвета верхнебрыжеечной артерии.
Развитие осложнений при аневризме аорты может наблюдаться как при полном отсутствии лечебных мероприятий, так и в послеоперационном периоде. При имеющейся у пациента аневризме восходящего отдела аорты при длительном ее течении формируется сердечные порок в виде недостаточности аортального клапана, а также развиваются признаки сердечной недостаточности, обусловленной нарушением кровообращения по коронарным артериям. Самым распространенным осложнением аневризмы является ее разрыв и развитие массивного кровотечения. Объем кровопотери при разрыве аорты очень большой, поэтому для данной патологии характерно молниеносное развитие постгеморрагического шока.