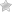Содержание
- Классификация
- Причины адреногенитального синдрома
- Механизм наследования генитального синдрома
- Симптомы адреногенитального синдрома
- Степени гиперандрогении:
- Адреногенитальный синдром – симптомы
- Симптомы
- Диагностика адреногенитального синдрома
- Методы диагностики адреногенитального синдрома
- Признаки и симптомы
- Лечение народными методами
- Другие заболевания из группы Болезни мочеполовой системы:
- Online-консультации врачей
Классификация
Среди основных форм заболевания следует выделить:
- Адреногенитальный синдром в сольтеряющей форме. Является самой распространённой формой, которую диагностируют в детском возрасте от момента рождения до одного года. Характеризуется заболевание нарушением в гормональном балансе и недостаточности функциональной активности в коре надпочечников. При диагностике определяется альдостерон в низких для своей нормы значениях. За счёт него поддерживается водно-солевой баланс. Поэтому, при недостаточности альдостерона нарушается работа сердечно-сосудистой системы и проявляется нестабильность в артериальном давлении. В почечной лоханке появляется значительной отложение солей.
- Адреногенитальный синдром в вирильной форме. Является одним из классических вариантов патологического процесса. Надпочечниковая недостаточность в подобном случае не развивается. Изменяются лишь наружные половые органы. Проявляется он сразу с момента рождения. Со стороны внутренних органов нарушений репродуктивной системы не наблюдается.
- Адреногенитальный синдром в постпубертатной форме. Подобное течение заболевания нетипичное, встречаться может у сексуально активных женщин. В качестве причины можно определить не только наличие мутации, но и опухоли в надпочечниковой коре. Наиболее частым проявлением является развитие бесплодия. Иногда выявляться он может и при привычном невынашивании.
Причины адреногенитального синдрома
В 90-95% случаев патология возникает при повреждении активного гена CYP21-B, который отвечает за синтез 21-гидроксилазы – фермента, влияющего на образование кортизола. В остальных клинических случаях АГС развивается вследствие дефектов ДНК, нарушающих производство других ферментов, обеспечивающих стероидогенез, – StAR/20,22-десмолазы, 3-β- гидрокси-стероиддегидрогеназы, 17-α-гидроксилазы/17,20-лиазы, 11-β-гидроксилазы, P450-оксидоредуктазы и синтетазы альдостерона.
Различают следующие виды адреногенитального синдрома:
-
сольтеряющий тип. Проявления болезни начинают обнаруживаться с первых недель жизни. У девочек половые органы формируются по мужскому типу, а у мальчиков увеличиваются пенис и мошонка. Из-за грубого нарушения образования стероидных гормонов развивается тяжелая рвота, понос, судороги, темнеет кожа. Прогрессирующее обезвоживание ведет к смерти при отсутствии своевременной заместительной терапии.
Через 2-3 дня от начала клинического проявления заболевания появляются симптомы дегидратации и развития метаболического ацидоза.
-
Простой вирильный. Преобладают нарушения развития половых органов. У девочек: увеличен клитор, похожий на половой член; углублен вход во влагалище; половые губы больше нормы; матка и придатки сформированы. У мальчиков: увеличен пенис, кожа мошонки имеет темную пигментацию. Девочки широкоплечие, с узким тазом, укороченными и массивными конечностями. У них низкий голос, кадык на шее, молочные железы не растут. У мальчиков рано появляются грубые волосы на подбородке и верхней губе, ломается голос.
С возрастом у пациентов нарастают признаки вирилизации вследствие стимулирующего действия андрогенов. Характерно ранее начало полового созревания в 3-5 лет.
-
Постпубертатный тип. Выявляют в молодом возрасте. Приобретенная форма возникает после появления опухоли в надпочечниках или при их повышенной активности.
Половые органы соответствуют полу, но развивается гипертрофия клитора и пениса. Основные нарушения встречаются у женщин – уменьшаются или прекращаются месячные (после стресса, травмы, аборта, выкидыша). Наступление первой менструации может быть только к 15 годам, цикл удлинен (более 30-40 дней). Кожа склонна к повышенной жирности и образованию угрей, имеется повышенное оволосение. При обследовании обнаруживают гиперплазию коркового слоя надпочечников.
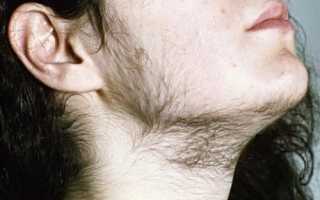
Также имеются и варианты неклассического течения адреногенитального синдрома – с высоким давлением крови, с лихорадкой, липидный (ожирение, нарушение холестеринового обмена), с гирсутизмом (усиленный рост волос на теле и лице, по средней линии живота, около сосков).
Механизм наследования генитального синдрома
При этом заболевании наблюдаются генетические аномалии, при которых нарушается выработка гормона надпочечников – кортизола.
Существует несколько вариантов болезни, при которых страдают различные гены, отвечающие за выработку белков, необходимых для образования гормонов. В большинстве случаев «ломается» ген CYP21, кодирующий 21-гидроксилазу. На такое нарушение приходится примерно 95% случаев болезни. Однако у некоторых детей имеется сбой выработки других шести ферментов, также участвующих в процессе образования кортизола.
Риск возникновения болезни зависит от особенностей наследственности:
- Если оба родителя являются носителями болезни, но сами не болеют, вероятность рождения ребенка с генитальным синдромом составляет 25%.
- В случае если один из родителей болен, а второй является носителем, риск появления на свет больных детей составляет 75%.
- У двоих родителей, страдающих адрено-генитальным синдромом, не обязательно все дети будут больны. Часть из них не заболеет, но станет носителями пораженного гена, который передастся потомству.
- В случае, если один из родителей здоров, а второй является носителем или болен генитальным синдромом, также возможно возникновение носительства измененных генов.
Самым эффективным методом предотвращения заболевания является сдача будущими родителями анализов на генетику. Это позволит выявить вероятность развития не только этого, но и других наследственных болезней.
Подготовка к анализу на генетику
При высоком риске заболевания можно прибегнуть к репродуктивным технологиям с применением предимплантационной диагностики. В этом случае зачатие происходит «в пробирке», а эмбрион подсаживают после обследования на генетические аномалии.
Симптомы адреногенитального синдрома
При врожденной форме адреногенитального синдрома еще в период внутриутробного развития при формировании гормональной функции надпочечников вырабатывается излишнее количество андрогенов. Избыток андрогенов приводит к возникновению половой дифференцировки, относящейся к плоду женского пола. К 9-11 неделе внутриутробного развития плод уже имеет половое строение и органы, характерные для женского организма, хотя наружные половые органы на данном этапе еще только начинают формироваться. При этом женский фенотип формируется из начального типа.
На женский плод и его наружные половые органы оказывает влияние чрезмерная выработка тестостерона, в итоге происходит значительное увеличение полового бугорка, который затем принимает форму пенисообразного клитора, лабиосакральные складки сливаются и по форме напоминают мошонку. Урогенитальный синус открывается под деформированным клитором, не распределяясь изначально на влагалище и уретру. Поэтому при рождении ребенка зачастую неправильно определяют его половую принадлежность. Так как гонады яичники приобретают женскую форму, врожденный адреногенитальный синдром нередко называют ложным женским гермафродитизмом, в период внутриутробного развития гиперпродукция андрогенов приводит к гиперплазии надпочечников.
Дети, страдающие таким заболеванием, нуждаются в постоянном контроле со стороны детских эндокринологов. Современные медицинские методики предусматривают своевременное хирургическое лечение адреногенитального синдрома, чтобы операционным путем произвести коррекцию пола и в дальнейшем ребенок развивался по женскому типу. Сейчас к гинекологам-эндокринологам нередко обращаются пациентки, у которых адреногенитальный синдром характеризуется поздней формой.
При пубертатной врожденной форме дефицит С21-гидроксилазы проявляется в период внутриутробного развития еще во время пубертатного периода, когда только проявляется гормональная функция коры надпочечников. Однако нарушения особенно заметны непосредственно перед наступлением у девочки первой менструации. И если обычно в популяции первая менструация протекает в 12-13 лет, то у девочек с врожденным адреногенитальным синдромом, характеризующимся пубертатной формой, первая менструация наступает значительно позже, лишь в 15-16 лет.
Менструальный цикл при данном заболевании достаточно неустойчив, менструации протекают нерегулярно, у девочек возникает тенденция к олигоменорее. Промежуток между менструациями значительный, как правило, он составляет 30-45 дней.
Гирсутизм довольно ярко выражен, довольно часто он проявляется в росте стержневых волос, расположенных по белой линии живота, в росте волос над верхней губой по мужскому принципу, на бедрах и вокруг сосков. На теле появляется большое количество сальных желез, нередко наблюдается нагноение волосяных фолликулов, кожа на лице становится жирной, поры увеличиваются и расширяются. Девушки, страдающие пубертатной формой адреногенитального синдрома, отличаются довольно высоким ростом и мужским телосложением, широкими плечами и узким тазом, наблюдается гипопластичность молочных желез. Как правило, главными жалобами таких пациенток при обращении к медикам становится возникновение угревой сыпи либо жалобы на нерегулярный менструальный цикл.
При данной постпубертатной форме заболевания симптомы адреногенитального синдрома у девушек заметны лишь после полового созревания. Довольно часто симптомы становятся ярко выраженными после медицинского аборта, во время неразвивающейся беременности либо после самопроизвольного выкидыша. Выражается в нарушении менструального цикла, промежутки между менструациями значительно увеличиваются, менструальные выделения становятся скудными, нередко возникают задержки.
В данном случае гиперандрогения характеризуется относительно мягкими признаками проявления, гирсутизм почти не выражен и проявляется лишь в незначительном оволосении на белой линии на животе, немного волос может быть на голенях, около сосков, либо над верхней губой. Молочные железы у девушки развиваются таким же образом, как у ее сверстниц, телосложение формируется по женскому типу, метаболических нарушений не проявляется.
Степени гиперандрогении:
– вирилизация – гирсутизм, увеличение клитора.
– дефеминизация – исчезновение молочных желез, уменьшение подкожной жировой клетчатки.
– маскулинизация – залысины, изменение тембра голоса.
3. Гормональные исследования. 17-КС в моче до и после приема глюкокортикоидов (проба с дексаметазоном – положительная при снижении в 2 раза). Более точно – определение ДЭА, тестостерона, 17-оксипрогестерона. Снижение этих гормонов и метаболитов после пробы (снижение АКТГ) на 50% указывает на надпочечниковое происхождение андрогенов. Сложности в диагностике возникают, когда на фоне АГС развиваются поликистозные яичники, которые сами являются источником гиперандрогении. Снижение концентрации кортизола. Повышение уровня АКТГ.
Дифференциальная диагностика:
1. С поликистозными яичниками. Основная роль – УЗИ, лапароскопия. Проба с дексаметазоном отрицательная. Проба с КОК положительная (блокада стероидогенеза в яичниках).
2. С вирилизирующими опухолями надпочечников. При последних – внезапное начало и быстрый прогресс вирилизации: аменорея, атрофия молочных желез, увеличение клитора, нарастающий вирильный гипертрихоз, нередко одновременно с облысением. Отрицательная дексаметазоновая проба и резкое повышение уровня андрогенов и их метаболитов. УЗИ. мпьютерная томография.
3. С вирилизирующими опухолями яичников. Одностороннее увеличение яичников. УЗИ, лапароскопия. Относятся к андробластомам, злокачественность коррелирует со степенью дифференцировки клеточных элементов. Опухоли надпочечников же как правило доброкачественны.
Лечение:
1. Глюкокортикоиды. Принцип – подавление выделения АКТГ. Сегодня чаще применяют дексаметазон. Оптимальное время приема – 16 часов дня. Доза определяется под контролем 17-КС в моче, ДЭА, тестостерона, 17-ОКС в крови, уровень которых на фоне приема дексаметазона не должен превышать верхней границы нормы. Контролем также является базальная термометрия и изменение характера менструального цикла. Отсутствие эффекта от терапии указывает на формирование вторичных поликистозных яичников.
Адреногенитальный синдром – симптомы
Клиническая картина описываемой генетической аномалии соответствует возрасту и форме заболевания. Адреногенитальный синдром у новорожденных иногда определить не удается, из-за чего пол младенца могут идентифицировать неправильно. Специфические признаки патологии становятся заметны с 2-4 лет, в некоторых случаях она проявляется позже, в подростковом периоде или зрелости.
Адреногенитальный синдром у мальчиков
При сольтеряющей форме болезни наблюдаются симптомы нарушения водно-солевого баланса:
- диарея;
- сильная рвота;
- пониженное артериальное давление;
- судороги;
- тахикардия;
- потеря веса.
Простой адреногенитальный синдром у детей мужского пола имеет следующие признаки:
- увеличенный пенис;
- избыточная пигментация кожи мошонки;
- темный эпидермис вокруг ануса.
Новорожденным мальчикам редко ставится указанный диагноз, потому что клиническая картина в раннем возрасте выражена слабо. Позднее (с 2-х лет) адреногенитальный синдром более заметен:
- рост волос на теле, включая половые органы;
- низкий, грубоватый голос;
- гормональные прыщи (вульгарные угри);
- маскулинизация;
- ускорение формирования костей;
- низкорослость.
Адреногенитальный синдром у девочек
Определить рассматриваемую болезнь у младенцев женского пола проще, она сопровождается такими симптомами:
- гипертрофированный клитор, внешне очень похожий на пенис;
- большие половые губы, выглядят, как мошонка;
- вагина и уретра объединены в урогенитальный синус.
На фоне представленных признаков новорожденных девочек иногда принимают за мальчиков и воспитывают в соответствии с неправильно установленным полом. Из-за этого в школьном или подростковом возрасте у таких детей часто появляются психологические проблемы. Внутри репродуктивная система девочки полностью соответствует женскому генотипу, поэтому и ощущает она себя женщиной. У ребенка начинаются внутренние противоречия и сложности с адаптацией в обществе.
После 2-х лет врожденный адреногенитальный синдром характеризуется следующими признаками:
- преждевременный рост волос на лобке и подмышками;
- короткие ноги и руки;
- мускулистость;
- появление волос на лице (к 8-ми годам);
- мужское телосложение (широкие плечи, узкий таз);
- отсутствие роста молочных желез;
- низкий рост и массивное туловище;
- грубый голос;
- угревая болезнь;
- позднее начало менструаций (не раньше 15-16 лет);
- нестабильный цикл, частые задержки месячных;
- аменорея или олигоменорея;
- бесплодие;
- скачки артериального давления;
- избыточная пигментация эпидермиса.
Симптомы
Сольтеряющий и простой вирильный
При антенатальных формах заболевания основным клиническим симптомом является видимая вирилизация гениталий. У новорожденных девочек обнаруживаются признаки женского псевдогермафродитизма. Клитор большой по размерам или имеет пенисообразную форму, преддверие влагалища углублено, сформирован урогенитальный синус, большие и малые половые губы увеличены, промежность высокая. Внутренние половые органы развиты нормально.
У младенцев-мальчиков увеличен половой член и гиперпигментирована мошонка. Кроме того, при сольтеряющем адреногенитальном расстройстве выражена симптоматика надпочечниковой недостаточности с тяжелыми, зачастую несовместимыми с жизнью соматическими нарушениями (понос, рвота, судороги, обезвоживание и др.), которые проявляются с 2-3-недельного возраста. У девочек с простым вирильным АГС по мере взросления признаки вирилизации усиливаются, формируется диспластическое телосложение.
Из-за ускорения процессов окостенения пациентки отличаются невысоким ростом, широкими плечами, узким тазом, короткими конечностями. Трубчатые кости массивные. Половое созревание начинается рано (до 7 лет) и протекает с развитием вторичных мужских половых признаков. Отмечается увеличение клитора, снижение тембра голоса, нарастание мышечной силы, формирование типичной для мужчин формы перстневидного хряща щитовидной железы. Грудь не растет, менархе отсутствует.
Неклассический
Менее специфичны клинические симптомы при неклассических формах вирилизирующего синдрома, возникшие в пубертате и после стрессовых нагрузок (выкидыша на ранних сроках беременности, медицинского аборта, операции и др.). Обычно пациентки вспоминают, что у них еще в младшем школьном возрасте появилось небольшое оволосение в подмышечных впадинах и на лобке. В последующем развились признаки гирсутизма с ростом стержневых волос над верхней губой, по белой линии живота, в области грудины, в сосково-ареолярной зоне.
Женщины с АГС предъявляют жалобы на стойкую угревую сыпь, пористость и повышенную жирность кожи. Менархе наступает поздно — к 15-16 годам. Менструальный цикл неустойчив, интервалы между менструациями достигают 35-45 дней и более. Кровянистые выделения во время месячных скудные. Молочные железы небольшие. Клитор несколько увеличен. Такие девушки и женщины могут иметь высокий рост, узкий таз, широкие плечи.
По наблюдениям специалистов в сфере акушерства и гинекологии, чем позже развиваются адреногенитальные расстройства, тем менее заметны внешние признаки, характерные для мужчин, и тем чаще ведущим симптомом становится нарушение месячного цикла. При более редких генетических дефектах пациентки могут жаловаться на повышение артериального давления или, наоборот, гипотонию с низкой работоспособностью и частыми головными болями, гиперпигментацию кожи с минимальными симптомами вирилизации.
Диагностика адреногенитального синдрома
Выявить заболевание можно при помощи современных исследований гормонального фона и при визуальном осмотре. Врач при этом учитывает анамнестические и фенотипические данные, к примеру, оволосение в нетипичных для женщины местах, развитость молочных желез, мужской тип телосложения, общий вид/здоровье кожи, пр.
Диагностика также включает анализ мочи на определение показателя 17-КС. Биохимический анализ крови позволяет установить уровень гормонов 17-ОНП и ДЭА-С в теле пациента. Комплексная диагностика, кроме того, подразумевает изучение симптоматики гиперандрогении и прочие нарушения работы эндокринной системы.
Кроме анализов на гормоны, диагностика адреногенитального синдрома включает УЗИ яичников, при котором врач определяет ановуляцию (ее можно выявить, если наблюдаются фолликулы разного уровня зрелости, не превышающие преовуляторных объемов). В таких случаях яичники имеют увеличенные размеры, но объем стромы находится в норме и отсутствуют фолликулы под капсулой органов. Только после проведения развернутого обследования и подтверждения диагноза начинается лечение адреногенитального синдрома.
Адреногенитальный синдром можно выявить при помощи современных гормональных исследований, а также при визуальном осмотре. При этом учитываются фенотипические и анамнестические данные, такие как оволосение в нехарактерных для женщин местах, телосложение по мужскому принципу, развитие молочных желез, состояние и общий вид кожи, расширенные поры и наличие угревой сыпи.
При этом показатель 17-КС в моче и уровень гормонов ДЭА-С, Т, 17-ОНП, и ДЭА необходимо выявлять дважды – сначала до пробы с дексаметазоном и другими глюкокортикоидами, а затем после ее осуществления. Если уровень гормонов при анализе снижается до 70-75%, это свидетельствует о выработке андрогенов исключительно в коре надпочечников.
Точная диагностика адреногенитального синдрома включает УЗИ яичников, во время которого выявляется ановуляция, ее можно определить, если присутствуют фолликулы различного уровня зрелости, которые не превышают преовуляторных размеров. Как правило, в таких случаях яичники увеличены, но, в отличие от синдрома поликистозных яичников, при адреногенитальном синдроме в них не наблюдается ни увеличения объема стромы, ни наличия мелких фолликул прямо под капсулой яичника.
В диагностике адреногенитального синдрома учитываются данные анамнеза и клинические проявления, выявленное ускорение костного возраста (по рентгеновским снимкам кистей рук), изменение гормональных проб.
Основным в лечении адреногенитального синдрома является назначение гормональной глюкокортикоидной терапии. У девочек, которые не получают гормонального лечения, половое развитие по женскому типу не наступает: отмечается мужское телосложение, недоразвитие молочных желез и часто отсутствуют менструации.
Своевременно начатое лечение приводит к нормализации гормонального фона: исчезают симптомы вирилизации (избыточный рост волос по мужскому типу, повышенная функция сальных желёз, угри, развиваются молочные железы), вовремя наступает первая менструация (или восстанавливается нарушенный менструальный цикл) и даже возможна беременность и вынашивание ребенка.
Пациенты с адреногенитальным синдромом должны находиться под постоянным наблюдением гинекологов и эндокринологов.
Методы диагностики адреногенитального синдрома
Диагностика в период внутриутробного развития
При обследовании беременных о возможности гиперплазии надпочечников может свидетельствовать аномальное формирование половых органов плода. Это можно увидеть на втором скрининговом акушерском УЗИ. В таких случаях рекомендуется дополнительное обследование, назначается анализ амниотической жидкости или после 21 недели берут кровь плода (из пуповины под контролем УЗИ).
Диагностика после родов
После родов диагностика не представляет сложности. Назначается обследование: проба с АКТГ – нет повышения содержания кортизола после его введения; анализ крови – снижен натрий, повышен калий, 17 ОН-прогестерон в 5-7 раз и более, андростендион (предшественник стероидов), ренин (при сольтеряющей форме); анализ мочи – высокая концентрация 17-кетостероидов, после приема преднизолона снижается наполовину. В сомнительных случаях применяют кариотипирование для подтверждения женского кариотипа (46ХХ). Исследование мутаций в гене CYP11B1 – секвенирование на выявление мутации – His R448H.
Диагностика при позднем клиническом дебюте
Большее значение диагностический поиск приобретает при позднем клиническом дебюте или скрытом течении с минимальными внешними проявлениями вирилизации. В подобных ситуациях для выявления адреногенитального синдрома используют следующие лабораторные и инструментальные методы:
-
гормональный профиль (кортизол и предшественники, 17-ОНП, ДЭА-с и ДЭА, АКТГ и др.);
-
рентгенография костей кисти (раннее завершение роста);
-
УЗИ органов малого таза (признаки ановуляторного цикла), надпочечников (гиперплазии); в ряде случаев назначается МРТ, МСКТ исследование;
-
измерение базальной температуры. Температурная кривая типична для ановуляторного цикла: первая фаза растянута, вторая укорочена, что обусловлено недостаточностью желтого тела, которое не образуется из-за отсутствия овуляции).
Дифференциальная диагностика адреногенитальных расстройств, возникших в пубертатном и детородном возрасте, проводится с синдромом поликистозных яичников, овариальными андробластомами, андростеромами надпочечников, вирильным синдромом гипоталамического происхождения и конституциональным гирсутизмом. В сложных случаях к диагностике привлекают эндокринологов, урологов, врачей-генетиков.
Чтобы точно продиагностировать заболевание, запишитесь на прием к специалистам сети «Семейный доктор».
Признаки и симптомы
Проявления зависят от характера повреждений гена и выраженности ферментной недостаточности, при этом определить пол новорожденного не всегда возможно без генетического тестирования.
Симптомы будут различаться в зависимости от типа врожденной гиперплазии надпочечников и времени появления при диагностике расстройства.
• Дети с неклассической (постпубертатной, благоприятной) формой могут не иметь признаков врожденной гиперплазии надпочечников, а диагноз устанавливают только в подростковом возрасте.
• У девочек с более тяжелыми формами (сольтеряющая и простая вирильная) часто встречаются аномальные половые органы уже при рождении (женский псевдогермафродитизм), что позволяет заподозрить патологию до появления симптомов. Аномалии развития гениталий включают полное или частичное слияние , половых губ, клиторомегалию (увеличение клитора), формирование урогенитального синуса, углубленное преддверие влагалища.
• Новорожденные мужского пола визуально могут не иметь каких-либо отклонений, даже при тяжелой форме расстройства.
У детей с выраженным дефицитом 21-гидроксилазы при сольтеряющей форме симптомы развиваются в течение 2 или 3 недель после рождения, для данного варианта врожденного адреногенитального синдрома и у мальчиков, и у девочек характерны:
• отказ от питания, рвота, диарея; • неспособность к росту и развитию; • дегидратация; • гипотония (низкое кровяное давление); • нарушения электролитного баланса: аномальные уровни натрия (гипонатриемия) и калия (гиперкалиемия) в крови, судороги; • избыточная пигментация кожи; • аномальный сердечный ритм.
Если патология не диагностирована своевременно и не начата гормональная терапия, может развиться надпочечниковый кризис, угрожающий жизни.
Часто состояние мальчиков ошибочно принимают за последствия пилорического стеноза и гастроэнтерита, что приводит к смерти из-за отсутствия приема глюкокортикоидов.
У девочек с постпубертатной (более мягкой формой, по сравнению с сольтеряющей и простой вирильной) сохранены нормальные женские половые органы (влагалище, яичники, матка и фаллопиевы трубы).
По мере взросления появляются:
• нарушения менструального цикла по типу олигоменореи, поздний приход менархе (первой менструации); • недоразвитие молочных желез; • раннее появление оволосения лобковых, подмышечных зон; • чрезмерный рост волос на теле и на лице; угревая сыпь и гиперсекреция сальных желез; • увеличение клитора.
При простом вирильном адреногенитальном синдроме менструации, несмотря на все признаки раннего (до 7 лет) полового созревания отсутствуют, недоразвитие молочных желез, диспропорции тела, низкий рост. Выраженная вирилизация: увеличение клитора, формирование кадыка, грубый голос и пр.
У мальчиков с наступлением полового созревания симптомы включают:
• низкий тембр голоса; • большой половой член при яичках нормального размера; • выраженные вторичные половые признаки; • усиление гиперпигментации мошонки; • хорошее развитие мускулатуры.
При биопсии яичка у мужчин обнаруживают незрелые канальцы и отсутствие клеток Лейдига, что может проявляться бесплодием.
В детском возрасте девочки и мальчики выше сверстников, но рост взрослых с адреногенитальным синдромом значительно ниже, чем у здоровых людей. Исключение — постпубертатная форма, при которой признаки надпочечниковой недостаточности проявляются позднее. Изменения пропорций тела включают узкий таз, широкие плечи, укороченные конечности, развитую мускулатуру.
Лечение народными методами
Лечение медикаментами направлено, как правило, на восстановление гормонального уровня. Если никаких внешних нарушений половых органов нет, то АГС можно попробовать лечить народными средствами.
— Действенно лечение настойками из трав: смесь из ландыша, полыни обыкновенной, чистотела, лапчатки гусиной в соотношении 1 к 2м укрепит организм. — Пиявки помогут организму вырабатывать недостающие гормоны. — Полезны такие продукты: проросшая пшеница, овсянка, молоко, чеснок, тыквенные семечки, арахис, фисташки, употребление которых — отличный народный способ лечения.
Перед началом лечения народными методами проконсультируйтель с доктором!
Другие заболевания из группы Болезни мочеполовой системы:
| «Острый живот» в гинекологии |
| Альгодисменорея (дисменорея) |
| Альгодисменорея вторичная |
| Аменорея |
| Аменорея гипофизарного генеза |
| Амилоидоз почек |
| Апоплексия яичника |
| Бактериальный вагиноз |
| Бесплодие |
| Вагинальный кандидоз |
| Внематочная беременность |
| Внутриматочная перегородка |
| Внутриматочные синехии (сращения) |
| Воспалительные заболевания половых органов у женщин |
| Вторичный амилоидоз почек |
| Вторичный острый пиелонефрит |
| Генитальные свищи |
| Генитальный герпес |
| Генитальный туберкулез |
| Гепаторенальный синдром |
| Герминогенные опухоли |
| Гиперпластические процессы эндометрия |
| Гонорея |
| Диабетический гломерулосклероз |
| Дисфункциональные маточные кровотечения |
| Дисфункциональные маточные кровотечения перименопаузального периода |
| Заболевания шейки матки |
| Задержка полового развития у девочек |
| Инородные тела в матке |
| Интерстициальный нефрит |
| Кандидоз влагалища |
| Киста желтого тела |
| Кишечно-генитальные свищи воспалительного генеза |
| Кольпит |
| Миеломная нефропатия |
| Миома матки |
| Мочеполовые свищи |
| Нарушения полового развития девочек |
| Наследственные нефропатии |
| Недержание мочи у женщин |
| Некроз миоматозного узла |
| Неправильные положения половых органов |
| Нефрокальциноз |
| Нефропатия беременных |
| Нефротический синдром |
| Нефротический синдром первичный и вторичный |
| Обостренные урологические заболевания |
| Олигурия и анурия |
| Опухолевидные образования придатков матки |
| Опухоли и опухолевидные образования яичников |
| Опухоли стромы полового тяжа (гормонально-активные) |
| Опущение и выпадение (пролапс) матки и влагалища |
| Острая почечная недостаточность |
| Острый гломерулонефрит |
| Острый гломерулонефрит (ОГН) |
| Острый диффузный гломерулонефрит |
| Острый нефритический синдром |
| Острый пиелонефрит |
| Острый пиелонефрит |
| Отсутствие полового развития у девочек |
| Очаговый нефрит |
| Параовариальные кисты |
| Перекрут ножки опухолей придатков матки |
| Перекрут яичка |
| Пиелонефрит |
| Пиелонефрит |
| подострый гломерунефрит |
| Подострый диффузный гломерулокефрит |
| Подслизистая (субмукозная) миома матки |
| Поликистоз почек |
| Поражение почек при миеломной болезни |
| Поражение почек при подагре |
| Пороки развития половых органов |
| Постгистерэктомический синдром |
| Постменопауза |
| Почечнокаменная болезнь |
| Предменструальный синдром |
| Прямокишечно-влагалищные свищи травматического генеза |
| Психогенная аменорея |
| Радиационные нефропатии |
| Рак шейки матки |
| Рак эндометрия |
| Рак яичников |
| Реноваскулярная гипертензия |
| Саркома матки |
| Сертоли |
| Синдром истощения яичников |
| Синдром поликистозных яичников |
| Синдром после тотальной овариэктомии |
| Синдром приобретенного иммунодефицита (СПИД) у женщин |
| Синдром резистентных яичников |
| Тератобластома |
| Тератома |
| Травмы половых органов у девочек |
| Трихомониаз |
| Туберкулез мочеполовых органов |
| Урогенитальные инфекции у девочек |
| Урогенитальный хламидиоз |
| Феохромоцитома |
| Хроническая почечная недостаточность |
| Хронический гломерулонефрит |
| Хронический гломерулонефрит (ХГН) |
| Хронический диффузный гломерулонефрит |
| Хронический интерстициальный нефрит |
| Хронический пиелонефрит |
| Хронический пиелонефрит |
| Эндометриоз (эндометриоидная болезнь) |
| Ювенильные маточные кровотечения |
Online-консультации врачей
| Консультация общих вопросов |
| Консультация сурдолога (аудиолога) |
| Консультация оториноларинголога |
| Консультация стоматолога |
| Консультация генетика |
| Консультация аллерголога |
| Консультация гинеколога |
| Консультация сексолога |
| Консультация семейного доктора |
| Консультация иммунолога |
| Консультация косметолога |
| Консультация инфекциониста |
| Консультация онколога |
| Консультация нарколога |
| Консультация пульмонолога |